有卵黄囊胎停通常是精子问题?别让精子背锅
“B超明明看到了卵黄囊,怎么突然就胎停了?老人说肯定是男方精子质量差”——有过这种经历的备孕女性,往往会陷入“追责精子”的误区。卵黄囊是胚胎早期发育的重要标志,出现卵黄囊说明胚胎曾启动正常发育程序,而后续胎停绝非单一因素导致,更不能简单归咎于精子。将胎停原因局限于精子,不仅可能掩盖真实病因,还会引发夫妻矛盾,只有全面了解胎停的多维度成因,才能理性面对并做好后续准备。
澄清认知误区:胎停不可单一归咎精子
首先必须明确科学结论:有卵黄囊后的胎停,是胚胎发育过程中多因素共同作用的结果,精子质量异常仅是潜在原因之一,且并非最主要因素。临床数据显示,此类胎停中仅约10%-15%与男方精子直接相关,更多是胚胎自身染色体异常、母体环境不适或外界干扰导致。
需纠正“胎停就怪男方”的传统偏见。部分家庭将生育问题简单归因于男性,尤其在有卵黄囊后胎停时,容易忽视女性身体因素或胚胎自身问题。这种单一追责不仅缺乏科学依据,还可能破坏夫妻感情,给男方带来不必要的心理压力,反而不利于后续备孕。
科学解读:有卵黄囊提示的胚胎状态
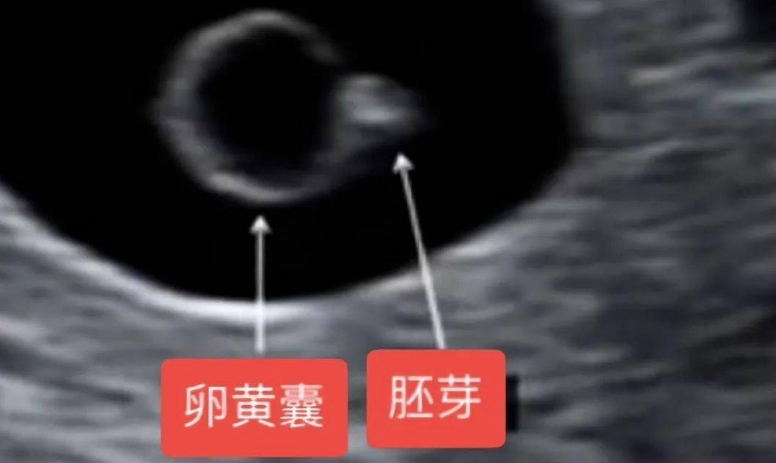
了解有卵黄囊的临床意义,是判断胎停原因的基础。卵黄囊通常在孕5-6周通过B超被发现,它是为早期胚胎提供营养的重要结构,其出现表明胚胎着床成功且初步发育正常——精子与卵子结合形成的受精卵已完成分化,启动了基本的发育程序。
有卵黄囊后胎停,多发生在孕6-10周,这个阶段是胚胎器官分化的关键期,对内外环境变化极为敏感。此时胎停并非“初始受精有问题”,而是胚胎在后续发育中因某种障碍无法继续存活,与精子相关的问题(如精子染色体异常)若存在,早在受精卵形成时就可能显现,而非等到卵黄囊出现后才导致胎停。
核心原因:多因素共同作用的结果
有卵黄囊后胎停的核心原因可分为三类,精子因素仅占其一。最主要的原因是胚胎自身染色体异常,占比高达50%-60%,这类异常可能来自精子染色体畸变,也可能是卵子染色体异常,或受精卵分裂时发生随机错误,其中由单一精子问题导致的仅占染色体异常案例的三成左右。
母体因素是第二大诱因,包括内分泌失调与子宫环境异常。孕早期孕酮不足会导致子宫内膜容受性下降,无法为胚胎提供稳定支撑;甲状腺功能减退会影响胚胎代谢与发育;而子宫粘连、内膜薄、子宫肌瘤等问题,会直接挤压胚胎发育空间。这些母体因素的发生率远高于精子质量问题,是胎停更常见的根源。
外界环境因素也不可忽视,孕早期接触甲醛、辐射、重金属等有害物质,或服用致畸药物、过度劳累、精神持续焦虑,都可能干扰胚胎细胞分化,导致胎停。这类因素与精子无关,却常被忽视。
精子因素的真实角色:并非主导
精子质量确实会影响胚胎发育,但并非有卵黄囊后胎停的主导因素。精子可能引发胎停的情况主要有两种:一是精子染色体存在数目或结构异常,与卵子结合后形成的受精卵携带缺陷染色体,导致胚胎发育到一定阶段后停止;二是精子DNA碎片率过高,影响胚胎的正常分裂与增殖。
但需强调,这两类精子问题均需通过专业检查确诊,且并非必然导致胎停。临床中很多精子质量稍差的男性,其配偶仍能正常受孕并分娩;反之,精子质量正常的夫妻,也可能因其他因素遭遇胎停。因此,不能仅凭胎停结果就判定是精子问题。
理性应对:精准排查而非盲目追责
遭遇有卵黄囊后胎停,核心应对原则是“全面排查、夫妻同查”,而非单一追责。首先应进行胚胎相关检查,若条件允许可做胚胎染色体核型分析,明确是否为染色体异常导致;女性需完善内分泌检查(如激素六项、甲状腺功能)、子宫超声及宫腔镜检查,排查激素失衡与子宫结构问题;男性则需进行精液常规、精子DNA碎片率及染色体检查,评估精子质量。
此外,夫妻双方需共同调整生活方式,避免熬夜、戒烟戒酒、远离有害物质,女性补充叶酸,男性避免高温环境(如泡温泉、蒸桑拿),为下次备孕改善身体条件。同时要调整心态,单次胎停多为偶发事件,与“优胜劣汰”的自然规律相关,过度焦虑反而会影响后续备孕。
总之,有卵黄囊后胎停是胚胎、母体、环境等多因素共同作用的结果,将责任单一推给精子既不科学也不公平。面对胎停,夫妻双方应携手配合医生完成全面检查,找准核心病因并针对性干预,而非陷入相互指责的内耗。科学排查、理性应对,才能为下一次健康受孕筑牢基础,这才是对备孕最负责任的态度。
讨论群
与本文相关问答
大家一起在讨论
-
医生,准备做试管,想问问需要什么手续证明呀?怕漏带材料耽误流程,想提前整理好。
46

-
医生,40 岁还可以做试管吗?一直没自然怀孕,想试试试管,又担心年龄太大不合适。
34

-
医生,听说怀孕初期最忌讳吃冬瓜,说是性寒对胎儿不好,这是真的吗?有点担心平时吃了会有影响。
22

-
医生,小儿打百白破疫苗,第几针容易发烧呀?准备带宝宝接种,想提前了解应对。
43

-
医生,听说给宝宝理发有一剪二剪三剪的顺口溜,想问问具体是什么意思呀?家里准备给宝宝剪百天头,想了解下。
39

-
医生,检查出 7cm 的巧囊,暂时不手术可以吗?心里有点害怕手术,想先保守处理。
43

-
医生,不打麻药取卵的真实感受是怎样的呀?准备做取卵,有点怕疼,想提前了解下。
41

-
医生,听说怀孕能摸出喜脉,喜脉的跳动症状具体是怎样的呀?想了解下这个中医说法。
10

-
医生,想了解下男士陪产后的真实感受是怎样的?家里准备让老公陪产,想提前知道,也好帮他做准备。
19

-
医生,看到说专家不建议吃椰子油,这是为啥呀?平时做饭偶尔会用,有点担心。
39

相关百科
最新百科
热门百科
- 子宫后位怀孕都是男孩?别被谣言误导孕期判断
- 产妇真的不能喝牛奶?别被片面说法误导
- 全脂奶粉和脱脂奶粉哪个营养更好?只有更适配
- 儿童吃孟鲁司特不长个子?用药与身高的关系
- 为什么说龙凤胎克父母?破除迷信正视生命的馈赠
- 有卵黄囊胎停通常是精子问题?别让精子背锅
- 冷冻母乳化冻后冷藏:时长与科学保存指南
- 哺乳期会使奶水减少10类食物?别让谣言饿了宝宝



