瘦多囊更难怀孕?关键看这3个核心问题
不少被诊断为多囊卵巢综合征(PCOS)的女性会陷入困惑:“我明明不胖,怎么会是多囊?”“瘦多囊是不是比胖多囊更难怀孕?”这种疑问源于“多囊=肥胖”的刻板印象,也让很多瘦多囊女性在备孕时格外焦虑。事实上,多囊的诊断核心是排卵障碍与激素异常,而非体重;瘦多囊的怀孕难度,与体重没有绝对关联,关键取决于排卵是否规律、代谢是否正常及是否存在隐性健康问题。理清这些核心,才能理性应对生育挑战。
误区澄清:瘦多囊≠更难怀孕
将“瘦多囊”与“更难怀孕”画等号,是最常见的认知偏差。多囊卵巢综合征的诊断依据是鹿特丹标准,包括“排卵稀发或无排卵、卵巢多囊样改变、高雄激素表现”三项,满足两项即可确诊,全程未提及“体重”这一指标。临床数据显示,瘦多囊与胖多囊的整体受孕率没有显著差异——胖多囊可能因肥胖加重胰岛素抵抗,间接影响排卵;而瘦多囊虽体重正常,却可能存在隐性胰岛素抵抗、肾上腺源性雄激素升高等问题,这些才是影响怀孕的关键,而非体重本身。
瘦多囊的本质:排卵障碍是生育的核心阻碍
无论胖瘦,多囊对怀孕的最大影响都是“排卵问题”,瘦多囊也不例外。正常女性每月会规律排出一枚成熟卵子,而瘦多囊患者因下丘脑-垂体-卵巢轴功能紊乱,卵泡发育到一定阶段后无法形成优势卵泡,或优势卵泡无法正常破裂排卵,表现为“排卵稀发”(比如2-3个月排一次卵)或“无排卵”。没有成熟卵子与精子结合,自然难以受孕。与胖多囊相比,瘦多囊的排卵问题可能更隐蔽——部分患者偶尔会排卵,容易让人误以为“生育能力正常”,反而延误了备孕时机。
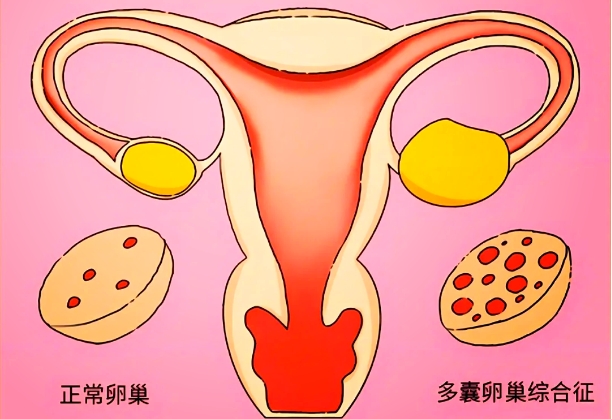
容易忽视:瘦多囊也需警惕胰岛素抵抗
很多人认为“胰岛素抵抗只存在于胖多囊中”,这是瘦多囊备孕的重要盲区。胰岛素抵抗是指身体细胞对胰岛素的敏感性下降,即使分泌足够的胰岛素,也无法有效调节血糖。临床研究发现,约30%-50%的瘦多囊患者存在胰岛素抵抗,其原因可能与肌肉量不足、遗传因素、饮食结构不合理有关。这种隐性代谢问题会间接影响卵泡发育:胰岛素水平过高会刺激卵巢分泌更多雄激素,抑制卵泡成熟,导致排卵障碍;同时还会降低子宫内膜容受性,即使排卵也可能影响胚胎着床。
科学应对:从生活调整到医疗干预的路径
瘦多囊女性备孕,核心是“针对性解决排卵与代谢问题”,而非盲目增重或减重。生活方式调整是基础:饮食上需减少精制碳水(如白米饭、蛋糕),增加优质蛋白(如鱼虾、鸡蛋)和膳食纤维(如蔬菜、全谷物),避免血糖骤升骤降;运动优先选择力量训练(如瑜伽、哑铃),搭配有氧运动(如快走、游泳),既能增加肌肉量改善胰岛素抵抗,又能调节激素水平。若生活调整3-6个月后仍无规律排卵,需及时就医:医生可能会使用短效避孕药调节激素周期,或用克罗米芬、来曲唑等药物促排卵;若存在胰岛素抵抗,会联合使用二甲双胍等胰岛素增敏剂,为排卵创造条件。
个体差异:备孕需避开“一刀切”思维
瘦多囊的备孕难度存在明显个体差异,需避免“跟风”调整。部分瘦多囊患者仅通过规律作息、饮食优化就能恢复排卵;而部分患者因雄激素过高或胰岛素抵抗严重,必须依赖医疗干预。备孕前建议完成三项核心检查:性激素六项(明确雄激素与LH/FSH比值)、空腹胰岛素与血糖(排查胰岛素抵抗)、B超监测基础卵泡与排卵情况,让医生根据具体指标制定个性化方案。同时要避免焦虑,长期精神紧张会导致皮质醇升高,进一步抑制排卵,形成恶性循环。
瘦多囊从来不是“难怀孕”的代名词,它与胖多囊只是多囊的不同表现形式,核心矛盾都是排卵与代谢问题。体重正常的优势在于无需应对肥胖带来的额外负担,只要精准找到自身的问题(如排卵稀发、隐性胰岛素抵抗),通过科学的生活调整与规范的医疗干预,大部分瘦多囊女性都能顺利实现生育愿望。理性看待自身状况,配合专业指导,才是备孕路上最稳妥的“捷径”。
讨论群
与本文相关问答
大家一起在讨论
-
医生,想问问哺乳枕是不是智商税?好多人说没用,又有人说能缓解喂奶累。
21

-
医生,满月宝宝出门,是抱着好还是用推车好?一直拿不定主意。
19

-
医生,家里老人说宝宝小衣服不能送人,这是迷信说法吗?想送亲友又怕犯忌讳。
36

-
医生,去妇科检查隐瞒自己不是处女可以吗?觉得这事是隐私,不想说。
43

-
医生,家里老人说婴儿脱落的脐带熬水喝有好处,这说法靠谱吗?
27

-
医生,我去庙里求子后怀上了,结果却胎停了,是不是求子的事有什么不好的影响?
32

-
医生,洗新生儿衣服需要特意选日子吗?家里老人说要挑吉日,不然对宝宝不好。
50

-
医生,想问问为啥租房都忌讳租客坐月子啊?身边朋友租房坐月子被房东拒绝了。
33

-
医生,听说国家禁止用学步带了,想知道这到底是为啥呀?
50

-
医生,听说医护人员都不打 HPV 疫苗,这是真的吗?为啥会这样呢?
26

相关百科
最新百科
热门百科
- 子宫内膜异位症打的针多钱?全面解读
- 染色体异常与发育迟缓:科学认知与应对
- 染色体缺失在国外能治好吗?科学真相解读
- 女性卵巢早衰的八大症状汇总,潮热出汗是其一
- 人工受孕哪家医院成功率最高?适配比排名更重要
- 女人没有子宫和卵巢影响怀孕和寿命吗?健康管理更重要
- 200个精子10个正常190个畸形?别慌精子畸形不等于不育
- 瘦多囊更难怀孕?关键看这3个核心问题



