查胰岛素抵抗需要空腹吗?有时候前一晚的禁食很重要
胰岛素抵抗作为代谢综合征的核心环节,已成为现代人健康管理的重要关注点。它不仅是2型糖尿病的前兆,更与心血管疾病、多囊卵巢综合征等密切相关。当个体出现不明原因的体重增加、餐后嗜睡或黑棘皮症等迹象时,临床常建议进行胰岛素抵抗评估。然而,许多受检者对于检测前的准备条件存在疑问,尤其是“是否需要空腹”这一关键环节,直接关系到检测结果的准确性和临床解读的有效性。
查胰岛素抵抗是否需要空腹
因为胰岛素抵抗的评估并非依赖单一指标,而是通过一系列组合检测来综合判断,这些检测项目对空腹状态的要求各不相同。如果笼统地回答“是”或“否”,都可能造成误解,导致患者准备不当,从而影响医生的诊断。理解这一点至关重要,因为空腹与否直接影响到体内胰岛素和血糖水平的真实反映。
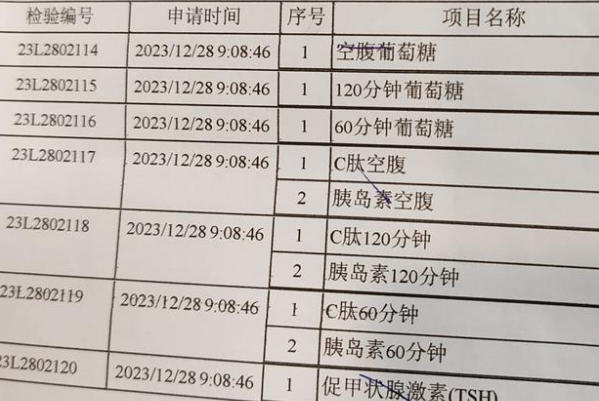
一、核心检测项目:空腹胰岛素与血糖是关键起点
是的,评估胰岛素抵抗最基础、最核心的步骤通常要求空腹。
为什么需要空腹?
当我们进食后,食物中的碳水化合物会分解为葡萄糖进入血液,导致血糖升高。为了应对这个情况,胰腺β细胞会分泌胰岛素,帮助细胞利用葡萄糖提供能量。如果一个人存在胰岛素抵抗,他的细胞对胰岛素不敏感,胰腺就需要“加班”分泌更多的胰岛素才能维持血糖稳定。空腹状态下,身体处于代谢的“静息期”,此时的血糖和胰岛素水平能最真实地反映基础状态下的胰岛素功能。如果进食后检测,血糖和胰岛素会因为餐食而剧烈波动,无法准确评估其基础的抵抗情况。
核心指标是什么?
空腹胰岛素(FINS):这是直接衡量胰腺在基础状态下分泌胰岛素多少的指标。数值明显偏高,是胰岛素抵抗的直接信号。
空腹血糖(FPG):这是基础血糖水平的反映。虽然单纯空腹血糖正常不能排除胰岛素抵抗,但它是重要参考。
胰岛素抵抗指数(HOMA-IR):这是临床最常用的评估工具之一。医生会利用空腹胰岛素和空腹血糖的数值,通过一个公式(HOMA-IR = 空腹胰岛素 × 空腹血糖 / 22.5)计算得出。这个指数越高,提示胰岛素抵抗的可能性越大。这个关键指数的计算完全依赖于空腹血样的结果。
小结: 如果您去医院,医生开具的检查单上包括“空腹胰岛素”或明确要求计算HOMA-IR指数,那么严格空腹是必须的。这是诊断的“基石”。
二、负荷试验:模拟进食,看身体如何应对
除了空腹检测,另一类重要的评估方法则恰恰需要在“进食”(或口服糖水)后进行,目的是观察胰岛素的动态反应能力。
这类检测不仅回答“是否需要空腹”的问题,还展示了更全面的评估视角。
口服葡萄糖耐量试验(OGTT)联合胰岛素释放试验
这是诊断胰岛素抵抗的“金标准”方法之一,它能完整描绘出身体在糖负荷下的整个反应曲线。其过程如下:
第一步:需要空腹! 试验开始时,护士会先抽取您的空腹血,测量基础血糖和胰岛素水平。
第二步:口服糖水。 您需要在短时间内喝下特定浓度的葡萄糖水。
第三步:餐后动态监测。 之后分别在喝糖水后30分钟、1小时、2小时(有时包括3小时)再次抽血,检测血糖和胰岛素的数值变化。
这个试验能看出什么?
一个健康的人,在喝下糖水后,胰岛素分泌会迅速且适度地升高,并在2-3小时内回落到接近空腹水平,血糖也随之被平稳控制。而存在胰岛素抵抗的人,其典型表现是:
胰岛素分泌高峰延迟且过高: 胰岛素分泌量异常增高(表明身体需要更努力地工作),且峰值出现时间晚。
血糖下降缓慢: 由于胰岛素效率低下,血糖在2小时后仍居高不下。
通过这个试验,医生可以清晰地看到您的胰岛β细胞功能是否亢进、是否存在延迟,从而精准判断抵抗的严重程度。
小结: 对于OGTT试验,它既要求空腹起始,又需要观察餐后反应。它完美结合了“空腹”与“非空腹”两种状态的信息,提供了最全面的诊断依据。
总而言之,诊断胰岛素抵抗是一个多步骤的过程,空腹检测是必不可少的起点,它为我们提供了基础代谢状态的“静态快照”;而负荷试验则在此基础上,通过模拟进食动态观察身体的“应急反应能力”,这后者恰恰需要打破空腹状态。 因此,当您遵医嘱进行相关检查时,务必仔细阅读检验申请单上的说明或直接咨询医生。
讨论群
-
梦见孕妇:解读梦境背后的深意与生活预兆
 53
53
-
南京生殖医学中心:孕育新生命的温暖港湾
 104
104
-
ab型血为什么叫黄金血?科学解析其特殊价值
 9
9
-
喝四物汤半年:常见感受与科学认知
 8
8
-
澳兰黛孕妇护肤品怎么样?安全与功效的实用解析
 8
8
-
母乳忌口八大过敏源?科学应对指南
 9
9
-
10岁还不分床睡严重危害?潜在危害家长需警惕
 9
9
-
同卵双胞胎为什么会一分为二?胚胎发育的奥秘
 9
9
-
女人月经过后几天开始排卵?周期规律与科学判断
 9
9
-
取环一个人去医院可以吗?利弊与科学建议
 10
10
-
医生,我想给宝宝选圣元优博的奶粉,但它有好几个系列,不知道哪个系列最好啊?看着各种名称都快分不清了。
 38
38
-
医生,我准备买吸奶器,纠结新贝和小白熊这两个牌子,想知道哪个更好用啊?身边朋友说法不一样,我没头绪。
 49
49
-
医生,我和我爱人都是重度地贫,想通过试管生个健康宝宝,不知道这种情况能不能做试管啊?心里一直没底。
 23
23
-
医生,我现在纠结要不要生二胎,想知道从长远看生二胎真的好吗?怕现在没考虑周全,以后后悔。
 18
18
-
医生,我最近想喝五红汤补补气血,不知道几天喝一次最好啊?怕喝多了上火,喝少了又没效果。
 12
12
-
医生,我现在孕七周,今天用验孕棒测,发现颜色没以前红了,心里特别慌,是不是宝宝有问题啊?
 44
44
-
医生,我给孩子冲奶粉时,每次喝完奶瓶底下都有奶结,是不是奶粉有问题啊?担心孩子没喝到营养,或者对身体不好。
 19
19
-
医生,我今年 42 岁,还想再要个孩子,不知道这个年纪还能不能正常怀孕啊?心里没底又挺着急的。
 16
16
-
医生,我产检时医生说我 HCG 太低,还提到可能有很多畸形,我特别害怕,HCG 低真的会导致胎儿畸形吗?
 29
29
-
医生,我检查出是空孕囊,特别担心,想知道空孕囊最晚什么时候必须流产啊?能不能再等等看有没有变化?
 11
11
-
50岁去泰国试管婴儿好吗,值不值得去
 7495
7495
-
试管医院一般周六日的医生靠谱吗
 7667
7667
-
试管失败医院有责任吗,试管失败责任在谁
 7912
7912
-
囊胚4bc几乎是女孩,有事实依据吗?
 5486
5486
-
卖精子合法吗,供精试管的精子买的吗
 7529
7529
-
试管怀孕八个月还能上班吗,是不是可以休产假了?
 8575
8575
-
囊胚bc级什么意思,质量好与坏?
 5594
5594
-
试管823胚胎什么意思,是哪种等级的胚胎?
 5171
5171
-
治疗子宫肌瘤才能做试管婴儿吗,医生怎么说
 5674
5674
-
试管怀孕能吃辣椒吗?怀孕后是否要忌辣?
 4626
4626





全部评论
帖子《查胰岛素抵抗需要空腹吗?有时候前一晚的禁食很重要》
还没有评论哦,快来回复评论哟,马上抢占先机~